Untitled
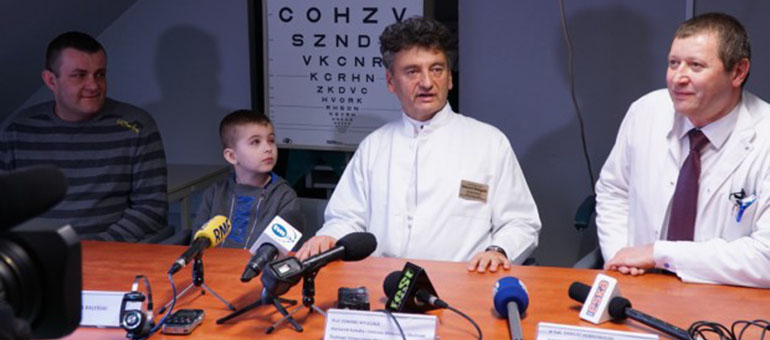
Przez cztery lata mały Kuba w ogóle nie widział na lewe oko. Powodem był wypadek, w którym doznał poparzenia gaszonym wapnem. 20 lutego br. 10-letni dziś chłopiec przeszedł w Katowicach nowatorską operację, dzięki której powoli odzyskuje widzenie w oparzonym kiedyś oku.
Wszystko za sprawą specjalistów z Oddziału Klinicznego Okulistyki Wydziału Lekarskiego Śląskiego Uniwersytetu Medycznego w Katowicach pod kierownictwem prof. Edwarda Wylęgały. Specjaliści przeprowadzili po raz pierwszy w Polsce i trzeci na świecie przeszczepienie komórek macierzystych nabłonka rogówki u dziecka.
Przez cztery lata mały Kuba nie widział w ogóle na lewe oko. Jak wspomina dr Dariusz Dobrowolski, który przeprowadzał operację, kiedy chłopiec trafił pod opiekę katowickich lekarzy, powiekę miał przyrośniętą do spojówki.
Potrzebny był czas na walkę z zapaleniem
– Takie urazy jak oparzenia termiczne czy chemiczne powodują bardzo długo trwający proces zapalny, który jest naszym przeciwnikiem. Całe leczenie początkowe polega na tym, aby „wygasić” to zapalenie – tłumaczy specjalista.
– Ponieważ proces przebudowy tkanek trwa miesiącami, ustalono, że czas od zdarzenia do zabiegu powinien wynosić co najmniej 24 miesiące. Zdajemy sobie sprawę, że jest to dla pacjentów deprymujące – dlaczego nie od razu? Niestety, trzeba się pogodzić z tym, że musi upłynąć długi czas, zanim przystąpimy do działań rekonstrukcyjnych – mówi dr Dobrowolski.
Jak przekonuje, wszystkie doświadczenia pokazują, że jest to długa, ale właściwa droga. Dzisiaj, po miesiącu od operacji, mały Kuba jest pełen życia i co najważniejsze, widzi już na lewe oko. Z każdym miesiącem jakość tego widzenia będzie się poprawiać.
Przeszczep komórek macierzystych nabłonka rogówki przygotowali współpracujący z polskimi lekarzami specjaliści z Włoch. Jak tłumaczył prof. Edward Wylęgała podczas piątkowej (23 marca) konferencji prasowej, „lek” przygotowano na bazie komórek macierzystych. Wcześniej był hodowany na przeźroczystej włókninie, która po 24 godzinach się upłynnia, ale komórki zostają – zagnieżdżają się na powierzchni oka na całe życie.
Jedyni w Polsce i Europie Wschodniej
Okręgowy Szpital Kolejowy w Katowicach, w którym znajduje się oddział kliniczny okulistyki, to jedyne takie miejsce w Polsce i Europie Wschodniej, gdzie udostępniono pacjentom okulistycznym najnowszą terapię komórkami macierzystymi.
Pierwsze przeszczepienia hodowanego nabłonka potwierdziły wysoką skuteczność tej metody u pacjentów z wyjściową ostrością wzroku na poziomie 10 proc. Po przeszczepieniu hodowanego nabłonka rogówki ostrość widzenia zwiększyła się nawet do 50-70 proc. wartości wyjściowej.
Główne etapy procedury terapeutycznej obejmują: skrupulatną kwalifikację pacjentów – kandydatów do udziału w terapii, pobranie materiału ze zdrowego oka, przeprowadzenie hodowli (Holoclar) w ośrodku referencyjnym w Modenie we Włoszech, a następnie przeszczep w miejsce zniszczonej tkanki.
Pierwsze efekty zabiegu widać już po czterech dniach, a ostateczny efekt jest możliwy do oceny po miesiącu. Ocenie po zabiegu poddaje się takie parametry jak: ciągłość nabłonka, stopień unaczynienia rogówki, parametry charakteryzujące nasilenie objawów niewydolności rąbka rogówki z analizą jakości życia, ostateczną ostrość wzroku oraz bezpieczeństwo całej procedury dla pacjenta.
Zaletą terapii, w razie pierwotnego niepowodzenia, pozostaje możliwość wykonania drugiego przeszczepienia w jednym ciągu terapeutycznym.
Komórki macierzyste w postaci leku
Jak tłumaczył prof. Wylęgała nowatorstwo metody, jaką wykorzystano w przy leczeniu dziesięcioletniego chłopca polega na tym, że przeszczepiono komórki macierzyste nabłonka rogówki w postaci leku.
– Można to zobrazować w następujący sposób. Zażywając aspirynę wiemy, że w tabletce jest 0,3 lub 0,5 mg substancji czynnej. Przeszczepiając komórki macierzyste w postaci leku wiemy, jaka jest koncentracja, stężenie tych komórek macierzystych jakie podajemy. I to jest najtrudniejsze, aby w tym leku- transplancie do przeszczepu było 3 proc. komórek macierzystych. To jest „tajemnica” producenta tego leku i gwarancja powodzenia i skuteczności operacji – wyjaśnia okulista.
– Mówię o terapii lekiem, ponieważ została ona zatwierdzona przez Europejską Agencję Leków (EMA), o co walczył ośrodek we włoskiej Modenie przez pięć lat, torując drogę do takiej terapii nie tylko okulistom, ale także kardiologom, ortopedom, neurologom – podkreśla prof. Wylęgała.
Dodaje: – To przełom dla medycyny. Komórki macierzyste zwykle kojarzyły się nam z transplantologią. Dzisiaj także mamy przeszczep, ale jest to przeszczep leku. Wiemy bowiem, że w tym, co przeszczepiamy, są nie tylko komórki nabłonkowe, ale i komórki macierzyste.
– Przeczepione komórki mają potencję na całe życie. Jeżeli wrócą tam, gdzie normalnie przebywają – do rąbka rogówki – będziemy mogli mówić o sukcesie. Jeżeli to nie zadziała, co też zakłada badanie kliniczne, można powtórzyć tę operację po roku – tłumaczy prod. Wylęgała.
Pierwsza, ale nie ostatnia
Jak mówi dr Dobrowolski, operacja u 10-letniego Kuby była pierwszą, ale nie ostatnią. Przeprowadzane są kwalifikacje kolejnych kandydatów do tego rodzaju operacji.
– Koledzy okuliści w całej Polsce wiedzą, że mamy zgodę na kolejne tego typu operacje i czekamy na następnych pacjentów. Kryteria kwalifikacji do tego rodzaju zabiegów są bardzo ostre. Co prawda my kwalifikujemy pacjentów, ale mamy także audytora zewnętrznego, który sprawdza to, co robimy – zaznacza dr Dobrowolski.
Jak wyjaśnia specjalista, technologia terapii, która została zastosowana u Kuby, zaczerpnięta została z doświadczeń hodowli naskórka. Okazało się, że w bardzo podobny sposób jak naskórek zachowuje się także tkanka rogówki, a metody ich hodowli są bardzo zbliżone. Zaproponowanie okulistom tej metody było więc naturalne.
Pomysł narodził się we Włoszech, ale takie badania przeprowadzał także ośrodek w Katowicach, stąd propozycja włączenia tej placówki do przeprowadzania kolejnych badań klinicznych. Badania tej metody trwały przez siedem lat i dopiero w 2015 roku została ona zarejestrowana przez EMA, jako procedura gwarantująca uzyskanie poprawy widzenia i weszła do praktyki klinicznej.
Czy nowatorska terapia przeszczepiania komórek macierzystych nabłonka rogówki ma szansę stać się w przyszłości standardem? Jak mówi prof. Wylęgała koszt takiej operacji jest dziś dość wysoki, bo producent wycenia wyhodowanie nabłonka na kwotę 40 tys. euro, natomiast cała procedura wyceniona jest na 100 tys. euro.
– Jeżeli jednak policzymy liczbę zabiegów, które w takim przypadku musielibyśmy wykonać i to, że w takim przypadku pacjent będzie do końca życia rencistą, to okaże się, że te koszty nie są aż takie duże. Po drugie, jeżeli taka operacja nie uda się za pierwszym razem, sponsor gwarantuje, że po roku można przeprowadzić nieodpłatnie ponownie taki zabieg – wskazuje prof. Edward Wylęgała.
Przełom oznacza nadzieję dla pacjentów
Na razie tego typu nowatorskie operacje z wykorzystaniem komórek macierzystych są traktowane jako próby kliniczne. W Europie, np. w Austrii, Belgii, Wielkiej Brytanii, obok badań klinicznych istnieją także procedury z wykorzystaniem tego rodzaju terapii, które są refundowane.
– Mam nadzieję, że w Polsce ta metoda znajdzie się w grupie procedur wysokospecjalistycznych finansowanych przez Ministerstwo Zdrowia, o co się usilnie staramy – podkreśla dr Dobrowolski.
– Jestem entuzjastą tej metody. Cieszę się, że 20 lat pracy mojego zespołu zostało dostrzeżone na forum europejskim. Planujemy wdrażanie kolejnej metody, w której będziemy pobierali nabłonek z jamy ustnej – bardzo podobny do rogówki – który będzie hodowany. Wykorzystywany go w przypadkach poparzenia obu oczu – dodaje prof. Wylęgała.
Po ponad miesiącu od operacji 10-letni Kuba może już czytać leczonym okiem. Prof. Wylęgała zwraca uwagę, że mówienie dzisiaj, jakie będą efekty terapii w odległej perspektywie, to jeszcze spekulacje. Profesor jest jednak przekonany, że chłopiec, który do tej pory korzystał z nauczania indywidualnego, będzie niebawem mógł wrócić do szkoły.
– Zabieg o takim charakterze u dziecka to w kontekście rokowań większa niewiadoma niż u dorosłego, ale zarazem ogromna szansa – podsumował prof. Edward Wylęgała.
źródło: Rynek Zdrowia